Retinopatia diabetică este una din complicațiile cronice microangiopatice (alături de nefropatia diabetică) ale diabetului zaharat. Aceasta constituie principala cauză de orbire la pacienții sub vârsta de 60 ani la pacienții diabetici, în special pacienții diagnosticați cu diabet zaharat tip 1. Principalele complicații oculare ale diabetului zaharat, pe lângă retinopatia diabetică sunt reprezentate de cataractă, paralizii ale musculaturii extraoculare și neuropatia optică. Incidența retinopatiei diabetice crește odată cu înaintarea în vârstă, de la 15 – 30% (la pacienții diagnosticați de peste 5 ani) la 80 – 90% (la cei diagnosticați de peste 30 ani). Se presupune că aceste estimări vor crește în continuare datorită prevalenței crescânde a diabetului zaharat, îmbătrânirii populației și creșterii speranței de viață a celor cu diabet zaharat.
Progresele remarcabile în diagnosticul și tratamentul retinopatiei diabetice au fost făcute în ultimii 30 de ani. Epidemia globală a diabetului zaharat amenință să copleșească resursele terapeutice și să crească incidența orbirei, necesitând dezvoltarea de noi programe pentru diagnosticarea și tratarea pacienților. Introducerea și adoptarea rapidă a agenților farmacologici intravitrieni, în special a medicamentelor care blochează acțiunile factorului de creștere endotelial vascular (VEGF) și corticosteroizii, au schimbat scopul tratamentului retinopatiei diabetice de la stabilizarea vederii la îmbunătățirea acesteia. Tratamentul retinopatiei diabetice necesită o abordare interdisciplinară a medicilor, endocrinologilor și oftalmologilor pentru o îngrijire optimă a pacienților.
Retina – tunica internă a globului ocular
Globul ocular are forma aproximativ sferică și este situat în partea anterioară a orbitei pe care o depăşeşte fiziologic înainte, mai ales în regiunea externă. Structural, globul ocular este alcătuit din 3 tunici și 4 medii refringente (cornee, umoare apoasă, cristalin, umoare vitroasă). Cele trei tunici concentrice alcătuiesc peretele globului ocular:
- a) tunica externă fibroasă, reprezentată de scleră şi cornee;
- b) tunica mijlocie vasculară (uveea), reprezentată de iris, corp ciliar şi coroidă;

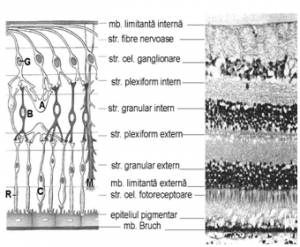
Fig.1 Straturile retinei - c) tunica internă nervoasă, reprezentată de retină.
Retina reprezintă o foiță nervoasă ce tapetează suprafața internă a globului ocular și este împărțită în două părți: retina oarbă și retina vizuală. Retina oarbă se găsește anterior de ora serrata, este nediferențiată (nu conține fotoreceptori) și nu participă la procesul de formare a vederii. Retina vizuală tapetează suprafața internă a globului ocular și se întinde de la nivelul orei serrata până la nivelul discului optic. Din punct de vedere histologic, retina vizuală este bine diferențiată, fiind alcăuită din 10 straturi (retina neurosenzorială) ce aderă la epiteliul pigmentar.
Structura histologică a retinei (R – celule cu bastonaş; C – celule cu conuri; A – celulă amacrină; G – celulă ganglionară; M – celulă Muller; B – celulă bipolară) vezi Fig 1
La rândul ei, retina vizuală mai este împărțită în 2 părți: retina centrală și retina periferică. Retina centrală, cu importanță maximă în performanța vizuală (din cauza densității crescute a fotoreceptorilor cu conuri) este o arie rotundă de 5 mm, localizată temporal de di
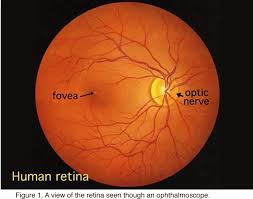
scul optic. În interiorul retinei centrale se găsește aria foveală care este alcătuită exclusiv din celule cu conuri. Retina vizuală periferică se continuă cu pata oarbă la nivelul orei serrata.
Retina umană conține aproximativ 6,5 milioane de celule cu conuri (pentru vederea diurnă și colorată) și 125 de milioane de celule cu bastonaș (pentru vederea nocturnă). Distribuția acestor celule este inegală și inversă, adică în aria foveală se găsesc exclusiv celule cu conuri, iar spre periferia retinei densitatea celulelor cu bastonaș este mult superioară celulelor cu conuri.
Cum apare retinopatia diabetică?
Mecanismul de apariție al retinopatiei diabetice este multifactorială: factori genetici (HLA – DR3, DR4), factori metabolici (hiperglicemia cronică), etc. În principal, aceasta este cauzată de efectele metabolice ale hiperglicemiei cronice, care determină modificări vasculare și leziuni retiniene și ischemie ulterioare. Boala retiniană mai avansată, incluzând modificările vasculare proliferative și neovascularizarea în stabilirea ischemiei retinei, poate fi mediată de alte mecanisme cum ar fi acțiunea substanțelor vasoactive eliberate în timpul procesului inflamator.
Pe scurt, producerea retinopatiei diabetice se desfășoară în trei etape: ocluzia capilară secundară proliferării celulelor endoteliale cu încetinirea curentului sangvin, dilatații vasculare cu extravazare (de plasmă, hematii, lipoproteine), formarea vaselor de neoformație secundară hipoxiei retiniene și stimulării angiogenezei.
Care sunt factorii de risc implicați în dezvoltarea și progresia retinopatiei diabetice?
Principalul factor legat de dezvoltarea sau agravarea retinopatiei diabetice este controlul glicemiei. Un studiu privind controlul diabetului zaharat tip 1 și complicațiile sale a demonstrat că un regim intensiv de control al glicemiei a redus riscul de dezvoltare a retinopatiei diabetice cu 76%, iar la pacienții cu retinopatie diabetică deja existentă, controlul intensiv a încetinit progresia bolii cu 54%.
Alți factori de risc pentru progresia retinopatiei diabetice include: hipertensiunea arterială, dislipidemiile și sarcina. Controlul strict al tensiunii arteriale, fie cu beta – blocant, fie cu inhibitor de enzimă de conversie a angiotensinei a determinat reducerea necesității tratamentului cu laser cu 35% comparativ cu controlul mai puțin riguros. Creșterea colesterolului și a trigliceridelor este, de asemenea, asociată cu progresia retinopatiei. În cele din urmă, sarcina este un factor de risc semnificativ pentru agravarea; femeile cu diabet zaharat de tip 1 sunt de două ori mai predispuse la progresul bolii proliferative dacă sunt gravide. Chirurgia cataractei este considerată, de asemenea un factor de risc în progresia retinopatiei diabetice. Boala renală cronică, evidențiată prin proteinurie și niveluri ridicate de uree / creatinină, este un predictor excelent al prezenței retinopatiei diabetice.
Care este tabloul clinic și stadializarea retinopatiei diabetice?
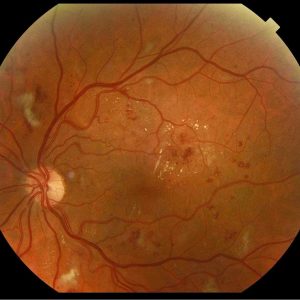
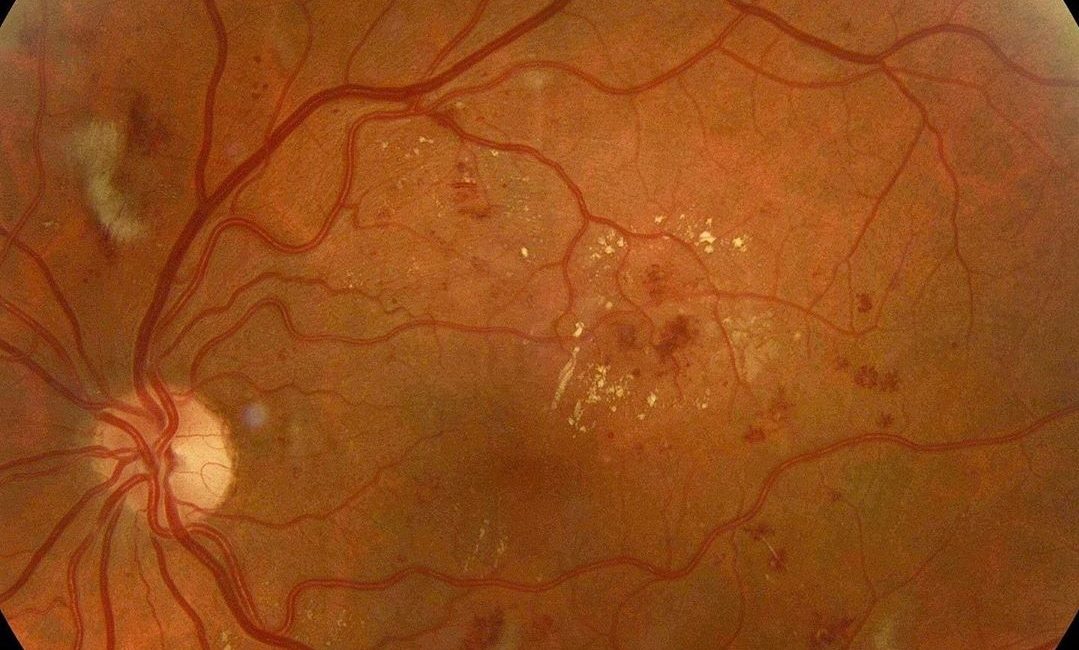
Din punct de vedere subiectiv, acuitatea vizuală a pacientului este modificată în funcţie de stadiul afecţiunii, atingerea maculară reprezentând un element foarte important pentru funcţia vizuală. Din punct de vedere oftalmoscopic, aspectul este destul de caracteristic, prezenţa microanevrismelor cu aspect punctiform, roşii, rotunde şi bine delimitate, fiind patognomonică pentru retinopatia diabetică.
Retinopatia diabetică prezintă trei stadii și anume:
-
I) Retinopatie diabetică neproliferativă se caracterizează prin următoarele elemente:
- dilatații venoase;
- microanevrisme = dilatații saculare ale capilarelor retininene, vizibile sub forma unor puncte roșii cu margini foarte nete; apar la granița dintre retina sănătoasă și cea ischemică;
- microhemoragii punctiforme;
- exudate dure = depozite intraretiniene de lipoproteine formate prin extravazare; au culoarea alb – gălbuie, sunt bine delimitate și de obicei au dimensiuni mici și pot fi grupate „în coroană” în jurul unei leziuni vasculare sau „în placard”, în acest caz fiind mai întinse; în regiunea maculară, exudatele dure au o dispoziție particulară, radiară numită „stea maculară”.
-
II) Retinopatie diabetică preproliferativă se caracterizează prin următoarele elemente:
- idem +
- exudate moi = mici zone de infarctizare în stratul fibrelor nervoase retiniene, care este consecința ischemiei localizate; au culoare alb – cenușie, sunt mai puțin delimitate având un aspect de „norișori”; fiind situate foarte superficial acoperă vasele retiniene;
- obliterări și dilatări capilare.
III) Retinopatie diabetică proliferativă se caracterizează prin următoarele elemente:
- idem (cu modificări mai intense în funcție de vârstă) +
- vase de neoformație = apar ca o consecință a ischemiei retiniene prelungite și au un aspect caracteristic, fiind vase subțiri și tortuase cu multiple anastomoze, formând adesea o membrană vasculară însoțită de proliferare fibroasă; vasele de neoformație nu proliferează numai pe suprafața retinei, ci invadează și corpul vitros;
- cicatrici posthemoragice (retinită proliferativă) cu fenomene de tracțiune care alterează structura retinei;
- hemoragii intraretiniene și intravitroase;
- dezlipire de retină = pierderea contactului între retina neurosenzorială și epiteliul pigmentar retinian, ca urmare a apariției unei soluții de contunuitate (de exemplu, ruptură retiniană) sau este consecința forțelor de tracțiune vitreană care ridică retina neurosenzorială, în absența leziunilor regmatogene (de exemplu, diabet zaharat, ocluzii vasculare, retinipatia prematurității).
Edemul macular este acumularea de fluid în regiunea retinei numită maculă. Acesta este cea mai frecventă cauză de pierdere a vederii la persoanele cu retinopatie diabetică. Edemul macular poate fi focal, difuz sau clinic semnificativ. Aproximativ jumătate dintre persoanele cu retinopatie diabetică vor dezvolta edemul macular. Deși este mai probabil să apară ca retinopatia diabetică se agravează, edemul macular poate apărea în orice stadiu al bolii.
Ce investigații se utilizează în diagnosticul retinopatiei diabetice?
- determinarea acuității vizuale – acest test măsoară capacitatea sistemului vizua unei persoane de a de a aprecia forma și detaliile spațiale ale obiectelor folosind diverse metode, subiective sau obiective; cel mai frecvent, sunt folosiți optotipii, care sunt niște dispozitive prin care se prezintă pe fond alb, luminat diverse teste (cifre, litere) dispuse sub formă de rânduri pe care pacientul va fi rugat să le citească; se va determina acuitatea vizuală la aproape și la distanță, monoculară (pentru un singur ochi) sau binoculară (pentru ambii ochi); pentru acuitatea vizuală la distanță pacientul va fi situat la 5 – 6 metri de optotip – examinare monoculară, inițial fără corecție, apoi cu corecție (dacă este cazul), iar la final se va testa și acuitatea vizuală binoculară – se va începe cu ochiul cu vedere mai slabă, iar ochiul neexaminat va fi acoperit cu podul palmei, fără a aplica o presiune mai mare pe globul ocular sau cu un ocluzor opac / semitransparent – rugăm pacientul să citească testele optotipului de la testele cele mai mari la cele mai mici – acuitatea vizuală este ultimul rând la care pacientul citește cel puțin 75% din testele prezentate pe acel rând; cele mai frecvente cauze de scădere a acuității vizuale sunt: tulburările de refracție, tulburările de transparență și leziunile neuroretiniene.
- ecografia oculară
- examenul de fund de ochi – este larg accesibil și evidențiază doar leziunile mai avansate. Din păcate, nu poate pune în evidență leziunile incipiente, care sunt cele care interesează mai mult pentru prevenția secundară. Examinarea fundului de ochi se face sistematic, observând mai întâi pupila, apoi vasele retiniene în traiectul lor de la papila nervului optic către periferie, apoi suprafața retinei și la final, se examinează regiunea maculară. Pacientul este rugat să privească într-un punct fix, adesea drept înainte sau în diverse direcții pentru a facilita examinarea retinei periferice. Fiecare element (exudatele moi / dure, hemoragiile, microanevrismele și dilatațiile venoase, vasele de neoformație)observat trebuie descris cât mai complet, notându-se culoarea, conturul (șters sau net), mărimea, localizarea (la suprafață sau în profunzime), relieful (proeminent sau excavat) și prezența sau absența elementelor asociate (edem, vascularizație).
- fluorometria vitriană – permite detectarea precoce a retinopatiei, urmărirea evoluției acesteia, selectarea terapiei eficiente și evaluarea beneficiarilor tratamentului.
- electroretinogramă – reprezintă înregistrarea răspunsului electric al retinei la un sistem luminos. Această tehnică pune în evidență modificările retiniene precoce.
- angiografia cu fluoresceină – este metoda de referință. Permite localizarea și cuantificarea leziunilor incipiente, precum și tratamentul precoce al acestora (prin fotocoagulare laser). Tehnica constă în injectarea intravenoasă a fluoresceinei și apoi în fotografierea (folosind filtre speciale ) imaginilor successive de fundului de ochi cu înregistrarea simultană a timpilor de la momentul injectarii substanței. La început, fotografiile sunt făcute la intervale de câteva secunde, iar pe măsura avansării examinarii, intervalul de timp dintre fotografii se mărește treptat.
- tomografia în coerenţă optică – este o tehnică imagistică non-invazivă, care oferă imagini 3D de înaltă rezoluție în profunzimea retinei și a nervului optic. Practic, tomografia în coerenţă optică realizează în timp real, la o scala de sub 10 microni, o “biopsie optica” in vivo la nivelul țesuturilor examinate. Tomografia în coerenţă optică este similară ecografiei oculare, însă folosește lumina în loc de ultrasunete. Atunci când o lumina de intensitate joasă, aproape de infraroșu, este directionată către pacient, o cantitate mică este reflectată și captată de aparat, producandu-se o imagine care arată detaliile țesutului examinat. Examinarea durează doar câteva secunde, aparatul nu atinge ochiul și este complet nedureroasă. Se utilizează în diagnosticul precoce al retinopatiei diabetice, degenerescenței maculare legată de vârstă, găurile maculare, afectarea nervului optic la pacienții cu excavație glaucomatoasă.
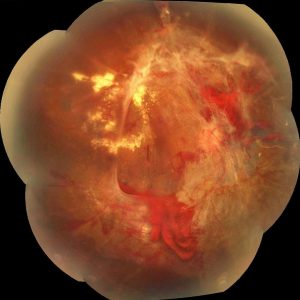
Care sunt complicațiile retinopatiei diabetice?
Complicaţiile retinopatiei diabetice sunt reprezentate de:
- hemoragia vitreeană prin ruperea vaselor de neoformaţie;
- glaucom secundar neovascular datorită apariţiei vaselor de neoformaţie la nivelul unghiului camerular;
- dezlipire de retină prin tracţiuni la nivelul bridelor de proliferare glială;
- degenerescenţă maculară prin organizarea edemului în regiunea maculară.
Care sunt metodele de tratament în retinopatia diabetică?
Obiectivele tratamentului sunt:
- încetinirea cât mai mult a evoluției retinopatiei la stadiul proliferativ și/sau edem macular clinic semnificativ;
- normalizarea metabolică (adică, echilibrarea diabetului, cu normalizarea parametrilor glucidici, lipidici, acido – bazici și hidro – electrolitici) cu menţinerea unui control glicemic optim pe termen lung;
- prevenirea hipoglicemiei și a altor complicații;
- asigurarea unui regim de viață cât mai aproape de normal;
- promovarea activității fizice moderate, regulate (gimnastică, alergare, mersul pe bicicletă, mersul pe jos, înotul) cu scăderea ponderală în greutate (la obezi);
- regimul dietetic cu dietă hiposodată, hipoproteică, hipolipidică, normoglucidică, bogată în fibre; este principala bază terapeutică a tuturor formelor de diabet zaharat, fiind cel mai bun mijloc de echilibrare a bolii;
- consumul de alcool si fumatul sunt INTERZISE;
- prevenirea şi tratamentul comorbidităţilor existente;
- tratamentul precoce al hipertensiunii arteriale și al dislipidemiilor.
-
Tratamentul medicamentos
Tratamentul retinopatiei diabetice trebuie condus interdisciplinar, de medicul diabetolog, medicul cardiolog și de medicul oftalmolog. Medicul diabetolog va trebui să administreze medicaţia hipoglicemiantă, fie antidiabetice orale sau insulină. Deoarece sulfonamidele hipoglicemiante nu opresc avansarea leziunilor retiniene şi nu influenţează sinteza crescută de glicoproteine, în momentul în care pacientul prezintă retinopatie diabetică, medicul nu trebuie să ezite în a prescrie tratament cu insulină (în diabetul zaharat tip 2). Controlul glicemiei trebuie efectuat periodic.
Este necesar a se adauga: hipolipemiante (Atorvastatină, Rosuvastatină), medicamente pentru ameliorarea rheologică a microcirculației (Dobesilat de calciu), antioxidante (Trimetazidină), trofice vasculare (Difebiom, vitamina C, vitamina P), antiagregante plachetare (Aspirină, Ticlopidină).
-
b) Tratamentul chirurgical
În cazul retinopatiei diabetice în stadiu preproliferativ se indică tratamentul laser al zonelor de ischemie retiniană, iar în retinopatia diabetică proliferativă este indicată panfotocoagularea laser (fotocoagulare a întregii retine, cu excepţia zonei central perimaculare şi papilare, pentru a preveni accidentele hemoragice). Eficacitatea panfotocoagulării laser, concretizată prin dispariția vaselor de neoformație se datorează blocării eliberării de factori angiogenetici și este constatată în peste 80% din cazuri.
În caz de eșec sau contraindicație (cataractă, hemoragii în vitros) a fotocoagulării laser în tratamentul neovascularizației se utilizează crioterapia, iar în caz de hemoragii în vitros se utilizează vitrectomia.
Se poate preveni retinopatia diabetică?
Scăderea acuității vizuale, adică scăderea vederii din cauza retinopatiei diabetice este uneori ireversibilă. Cu toate acestea, detectarea precoce și tratamentul pot reduce riscul de orbire cu 95%. Deoarece retinopatia diabetică este adesea asimptomatică în stadiile incipiente, persoanele cu diabet zaharat ar trebui să-și facă un examen fund de ochi cel puțin o dată pe an la medicul oftalmolog. Persoanele cu retinopatie diabetică pot necesita mai frecvent examinări oculare.
Unele studii, cum ar fi Testul de control al diabetului și complicații (DCCT) au arătat că controlul diabetului zahaarat încetinește debutul și agravarea retinopatiei diabetice. Participanții la studiul DCCT, care și-au păstrat nivelul de glucoză în sânge cât mai aproape de cel normal, au fost semnificativ mai puțin probabil decât cei care nu aveau controlul optim al glicemiei pentru a dezvolta retinopatie diabetică, precum și boli renale și nervoase. Alte studii au arătat că controlul hipertensiunii arteriale și a dislipidemiilor poate reduce riscul de pierdere a vederii la persoanele cu diabet zaharat.Tratamentul pentru retinopatia diabetică este adesea întârziat până când începe să progreseze până la retinopatia diabetică proliferativă sau când apare edemul macular semnificativ.
| Screening-ul retinopatiei diabetice | ||
| Vârsta la care s-a diagnosticat diabetul zaharat | Momentul primului control | Controale ulterioare (în absența retinopatiei diabetice) |
| 0 – 10 ani | La debutul diabetului zaharat | Anul |
| 10 – 30 ani | La 5 ani de la debutul diabetului zaharat | Anual |
| > 31 ani | La momentul diagnosticării diabetului zaharat | Anual |
| Diabet zaharat în sarcină | Ideal, preconcepțional | Trimestrial |
| Frecvenţa examinărilor la oftalmolog în funcție de evoluția retinopatiei diabetice | |
| Evoluția retinopatiei diabetice | Urmărire la |
| Normal + rare microanevrisme | Anual |
| Retinopatie diabetică nonproliferativă | 6 – 9 luni |
| Retinopatie diabetică preproliferativă | 4 luni |
| Edem macular clinic semnificativ | 2 – 4 luni |
| Retinopatie diabetică proliferativă | 2 – 3 luni |